Linfedema: diagnosi differenziale e prove complementari
Introduzione
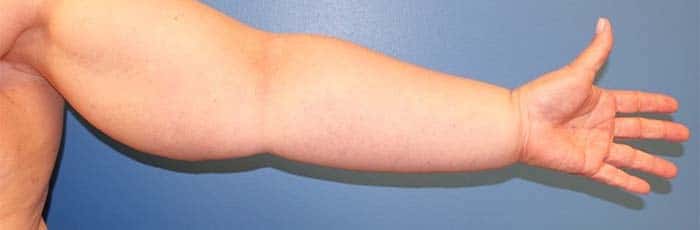
Per linfedema in campo medico, si intende una condizione in cui avviene un accumulo anormale di linfa dovuto ad un’anomalia a livello del sistema linfatico. La causa più frequente di linfedema è costituita dal tumore al seno. Trattandosi di una condizione facilmente riconosciuta da oncologi e personale sanitario tale tipo di linfedema è spesso diagnosticato e trattato precocemente. Purtroppo nei casi di linfedema dei membri inferiori la diagnosi è spesso realizzata tardivamente.
L’edema degli arti inferiori può essere dovuto a differenti cause e può essere difficile da diagnosticare adeguatamente. Le cause sistemiche (insufficienza cardiaca congestizia, ipoalbuminemia, insufficienza renale, sindrome nefrotica, epatopatia avanzata) sono riconosciute abitualmente. Le cause locali (come il linfedema, l’insufficienza venosa cronica, il lipedema e la trombosi venosa profonda) sono più difficili da identificare.
Diagnosi differenziale
E’ necessario che il clinico sia in grado di differenziare linfedema, lipolinfedema e flebolinfedema. Se l’edema è unilaterale vanno escluse altre condizioni quali trombosi venosa profonda, sindrome post-trombotico, artriti, cisti di Baker o recidive tumorali. Nel caso di edema bilaterale è importante riconoscere eventuali cause sistemiche quali insufficienza cardiaca congestizia, ipoproteinemia, insufficienza renale o epatica, ipotiroidismo o edema provocato da farmaci.
Lipedema
Il lipedema è una sindrome caratterizzata da edema, dolore, depositi di grasso ed ematomi frequenti; si presenta in forma bilaterale coinvolgendo entrambi gli arti inferiori. La sua prevalenza oscilla tra l’11% e il 15% nella popolazione femminile. E’ caratterizzato da un aumento simmetrico e anormale del tessuto adiposo di anche, cosce e gambe, mentre le caviglie e i piedi non sono coinvolti.
Le pazienti presentano edema degli arti inferiori soprattutto il pomeriggio e la sera che peggiora in ortostatismo e col caldo. La sensibilità dolorosa è aumentata ed esiste una tendenza all’apparizione di ematomi in seguito a piccoli traumi locali.
Basandosi sull’ispezione e palpazione del lipedema è possibile riconoscere tre stadi in base alla gravità dello stesso:
- Stadio 1: la superficie cutanea è normale e il tessuto grasso sottocutaneo ha una consistenza normale, nonostante possa presentare dei noduli.
- Stadio 2: la superficie cutanea si presenta irregolare e dura a causa della presenza di noduli (liposclerosi.)
- Stadio 3: deformazione lobulare della superficie cutanea
Può essere presente il fenomeno della “buccia d’arancia” quando si applica pressione alla pelle.
Flebedema o edema venoso
L’insufficienza venosa comporta iperpressione venosa e capillare persistente che comporta aumento della filtrazione capillare; tutto ciò è compensato normalmente dall’aumento del flusso linfatico che evita l’apparizione dell’edema. Quando questa capacità viene persa si produce il sovraccarico della circolazione microlinfatica e appare l’edema.
Il flebedema si presenta come una sensazione di “gambe stanche” e edema con segno della fovea chiaramente positivo ed è caratterizzato da una colorazione scusa data dal deposito di emosiderina. Almeno la metà dei pazienti presenta vene varicose evidenti o antecedenti di trombosi venosa profonda o embolismo polmonare. Spesso appaiono lipodermatosclerosi e ulcere. Nonostante questi segni sono facilmente riconoscibili spesso è necessario confermare il coinvolgimento venoso con eco-doppler o linfografia isotopica.
Sindrome di dipendenza o “armchair legs”
La pompa muscolare rappresenta un fattore importante per il ritorno venoso. In pazienti allettati o dipendenti la mancata contrazione muscolare può comportare un aumento della filtrazione capillare e una diminuzione del drenaggio linfatico; questa condizione può quindi comportare l’apparizione di edema.
Prove diagnostiche
La diagnosi di linfedema conclamato è fondamentalmente clinica, nonostante possa essere confermata da alcune prove di tipo complementario.
- Prove di laboratorio: permettono di escludere cause sistemiche quali ipotiroidismo, insufficienza renale o ipoproteinemia.
- Eco-Doppler: permette di identificare anomalie di tipo linfatico ma soprattutto venoso (trombosi venosa superficiale e profonda, stenosi, compressione estrinseca o posizionale.)
- Linfografia diretta: si tratta di una metodica in disuso.
- Linfografia isotopica (linfogammagrafia): si realizza tramite un’iniezione sottocutanea di tecnezio 99m e permette di distinguere la patologia linfatica dalle cause non linfatiche di edema.
- TAC: presenta una sensibilità del 95% e una specificità prossima al 100% per il lipedema, evidenziando l’assenza di accumulo di edema sottocutaneo che appare invece in caso di trombosi venosa profonda e linfedema.
- RM: in caso di lipedema è possibile osservare un aumento uniforme dello spessore del tessuto sottocutaneo senza aumento dell’intensità del segnale in T2 o successivamente alla somministrazione di gadolinio.
- Prove radiologiche della cavità addomino- pelvica (TAC e RM): permettono di studiare le catene ganglionari e i visceri permettendo di riconoscere patologie tumorali o adenopatie.
- Linfangiografia a risonanza magnetica: permette una visualizzazione ad alta risoluzione delle vie linfatiche in pazienti con linfedema.
Forner-Cordero, I., Cuello-Villaverde, E., & Forner-Cordero, A. (2010). Linfedema: diagnóstico diferencial y pruebas complementarias. Rehabilitación, 44, 14-20.
